Формирование обходного анастомоза толстой кишки
Обходной анастомоз толстой кишки — это хирургическая операция, при которой создается альтернативный путь для прохождения кишечного содержимого, минуя пораженный или поврежденный участок. Процедура применяется при серьезных заболеваниях кишечника, нарушающих его проходимость или целостность, и позволяет восстановить пищеварительную функцию, снизить риск интоксикации и улучшить качество жизни пациента.
Когда проводится вмешательство
Показаниями к операции являются состояния, при которых прямая проходимость по кишке невозможна или крайне нежелательна:
-
онкологические заболевания толстой кишки, когда опухоль перекрывает просвет;
-
спаечная или воспалительная кишечная непроходимость;
-
ишемия кишечника, связанная с нарушением кровоснабжения;
-
болезнь Крона или язвенный колит, при которых необходим временный или постоянный отвод кишечного содержимого;
-
травмы живота, сопровождающиеся повреждением ободочной кишки;
-
осложнения после абдоминальных операций, например, несостоятельность швов или перфорации;
-
необходимость защиты швов на нижележащих отделах кишечника (например, после резекции прямой кишки).
В некоторых случаях операция выполняется как временная мера, позволяющая кишечнику «отдохнуть» перед последующим восстановлением проходимости. В других — обходной анастомоз может быть постоянным решением, если устранение первичной патологии невозможно.
Анатомическая суть обходного анастомоза
Во время операции хирург соединяет между собой два неповрежденных участка кишки, минуя пораженную часть. Это позволяет создать новый путь для продвижения каловых масс. Наиболее часто используются участки ободочной кишки: сигмовидной, поперечно-ободочной или нисходящей.
Подготовка к операции
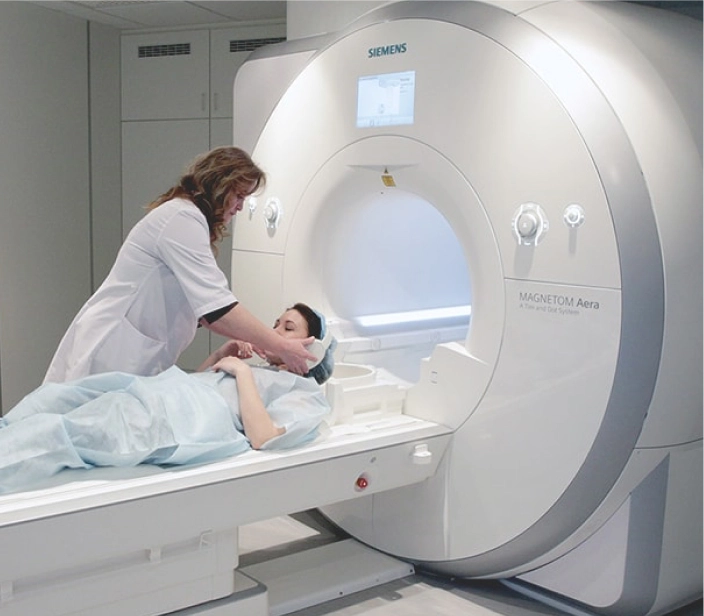
Перед формированием анастомоза проводится комплексная диагностика:
-
колоноскопия — для визуализации поражения;
-
КТ/МРТ органов брюшной полости — оценка распространенности процесса;
-
лабораторные анализы — определение воспалительных и онкологических маркеров;
-
консультации гастроэнтеролога, онколога и анестезиолога.
Подготовка включает очищение кишечника (если это возможно по состоянию пациента), коррекцию водно-электролитного баланса, а также премедикацию.
Виды обходных анастомозов толстой кишки
В зависимости от клинической ситуации, используются разные варианты вмешательства.
По форме соединения:
-
Конец в бок — соединение конца одной кишки с боковой стенкой другой. Часто используется при значительной разнице в диаметре сегментов.
-
Бок в бок — обеспечивает широкое соединение, способствует лучшему прохождению содержимого.
-
Конец в конец — анатомически естественный вариант, однако требует точного совмещения просветов.
По способу формирования:
-
Ручной анастомоз — выполняется с помощью шовного материала. Применяется при нестандартной анатомии или в сложных случаях.
-
Аппаратный анастомоз — формируется с использованием линейных или циркулярных сшивающих аппаратов. Быстро, надежно, снижает риск утечки содержимого.
По типу вмешательства:
-
Открытая операция — проводится через традиционный лапаротомический доступ. Удобна при онкологии и осложненных состояниях.
-
Лапароскопическая операция — малотравматичный метод через небольшие проколы. Часто используется при плановых вмешательствах.
Ход операции
Формирование обходного соединения толстой кишки требует высокой точности и слаженности действий хирургической команды. Техника вмешательства подбирается индивидуально, исходя из локализации патологического процесса, состояния тканей и самочувствия пациента. Стандартный алгоритм вмешательства включает следующие этапы:
-
Общий наркоз, стерильная подготовка операционного поля.
-
Выявление, оценка пораженного участка кишки.
-
Мобилизация кишечных сегментов, предназначенных для анастомоза.
-
Выбор формы соединения в зависимости от анатомии.
-
Формирование соединения вручную или с помощью аппаратов. Используются линейные степлеры (например, GIA) или циркулярные сшивающие устройства.
-
Проверка герметичности анастомоза.
-
Дренирование брюшной полости при необходимости.
-
Зашивание операционной раны.
Операция по формированию обходного анастомоза направлена на восстановление непрерывности кишечного тракта, устранение препятствий для нормального пассажа содержимого. Успех вмешательства зависит от точности технического исполнения и правильного послеоперационного ведения пациента.
Послеоперационный период
После формирования обходного анастомоза пациенту назначается:
-
парентеральное питание (в первые сутки);
-
постепенное введение жидкости, мягкой пищи;
-
контроль за перистальтикой, стулом;
-
антибиотики, противовоспалительная терапия;
-
физиотерапия, дыхательная гимнастика для профилактики осложнений.
Период госпитализации обычно составляет от 7 до 14 дней, в зависимости от объема вмешательства и состояния пациента.
Возможные осложнения
Как и любое оперативное вмешательство на органах брюшной полости, формирование энтероколического обходного соединения может сопровождаться рядом осложнений. Их развитие зависит от исходного состояния пациента, квалификации хирурга, особенностей заболевания и соблюдения рекомендаций в послеоперационном периоде. Среди наиболее вероятных:
-
Несостоятельность анастомоза. Один из самых серьезных и опасных вариантов осложнений. Возникает при нарушении герметичности швов или краев соединенных участков кишечника. Может привести к перитониту и требует немедленного хирургического вмешательства.
-
Инфекционно-воспалительные процессы. Послеоперационный перитонит, внутрибрюшинные абсцессы и флегмоны - частые последствия инфицирования операционного поля. В таких случаях требуется антибактериальная терапия и, при необходимости, повторное дренирование.
-
Кишечная непроходимость. Может быть как динамической (в результате пареза кишечника), так и механической — например, из-за сужения анастомоза, спаек или нарушений кровоснабжения. Часто требует повторной операции.
-
Образование свищей. Патологическое сообщение между кишкой, другими органами или кожей. Может развиться при инфицировании, некрозе тканей или несостоятельности соединения. Лечение зависит от размера и расположения свища, чаще всего комбинированное (консервативное, хирургическое).
-
Кровотечение. Может развиться как в раннем, так и в позднем послеоперационном периоде. Источником обычно становятся некоагулированные сосуды в зоне анастомоза. В случае значительной кровопотери необходимо проведение гемостатической терапии или повторного вмешательства.
-
Спаечный процесс. Формируется в отдаленный период после операции. Может вызывать рецидивы болей, хроническую непроходимость и требует внимательного наблюдения, а при выраженной симптоматике — плановой хирургической коррекции.
Чтобы снизить риск осложнений, необходимо строго соблюдать назначения лечащего хирурга и гастроэнтеролога, вовремя проходить контрольные обследования, следить за своим самочувствием. Раннее выявление симптомов (боль, повышение температуры, вздутие живота, отсутствие стула) позволяет быстро принять меры, предотвратить тяжелые последствия.
Реабилитация и прогноз
После выписки пациенту назначается диетотерапия, направленная на щажение ЖКТ: дробное питание, исключение жирного, острого, клетчатки. Важны регулярный стул, контроль массы тела, повторные обследования. При онкологии — последующее лечение (химиотерапия, облучение).
В большинстве случаев, при своевременном лечении, обходной анастомоз позволяет существенно улучшить качество жизни пациента. Если вмешательство было временным — спустя 2-6 месяцев возможно восстановление непрерывности кишечника с удалением соединения.
Почему «Генезис»?
В медицинском центре «Генезис» операции на кишечнике проводятся с применением современных хирургических методов и оборудования. Специалисты клиники имеют опыт в области абдоминальной хирургии и обеспечивают подход к каждому пациенту. При подозрении на кишечную непроходимость или осложнения со стороны ЖКТ важно как можно скорее обратиться за медицинской помощью — это помогает избежать тяжелых последствий и повысить шансы на полное восстановление.
На карте
Пн. - пт.: 8:00 - 18:00
Сб.: - 8:00 - 14:00
Вс.: - выходной
Забор анализов:
Пн. - пт.: 8:00 - 11:00
Сб.: - 8:00 - 10:00